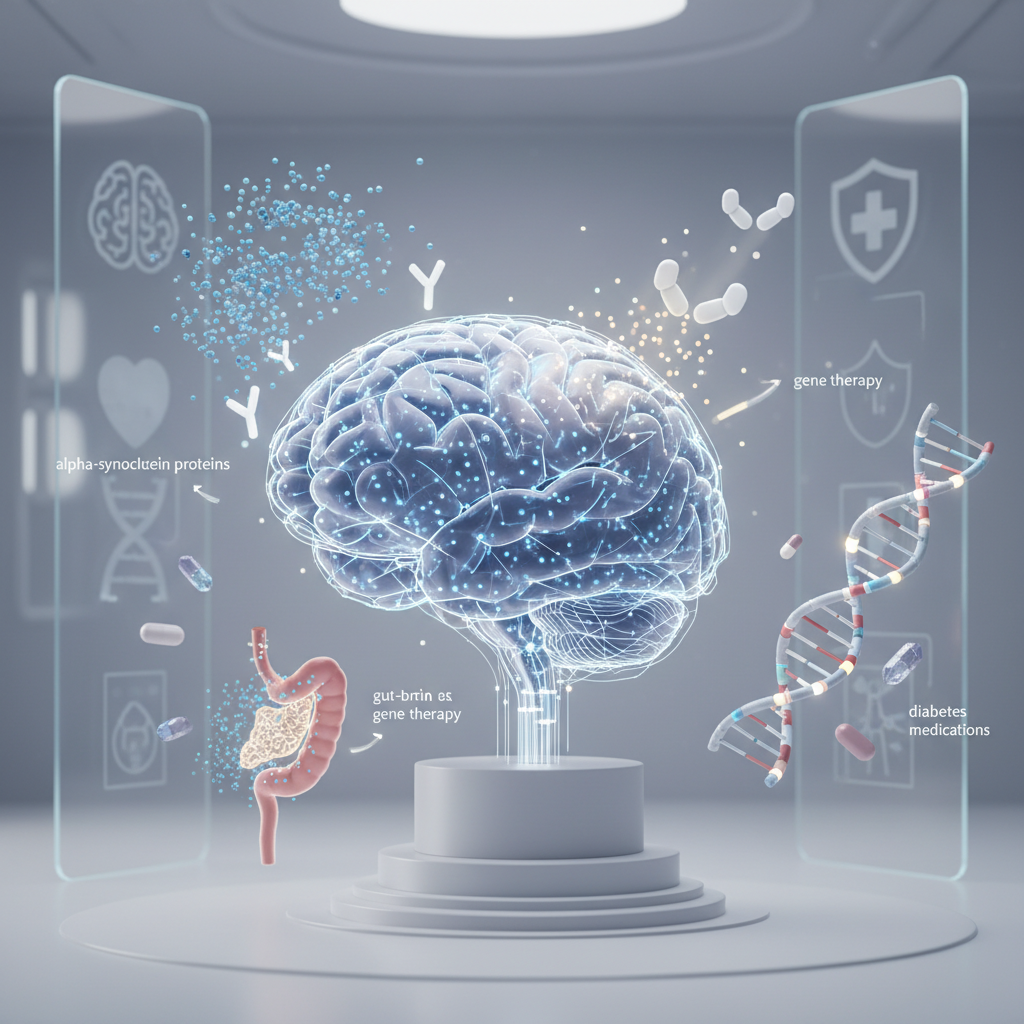
Parkinsono liga ilgą laiką buvo laikoma viena sudėtingiausių mįslių neurologijoje – lėtinė, progresuojanti ir, deja, kol kas neišgydoma būklė, kuri pamažu atima iš žmogaus judėjimo laisvę. Pasaulyje šia liga serga daugiau nei 10 milijonų žmonių, o visuomenei senstant, šis skaičius sparčiai auga. Dešimtmečius gydymas rėmėsi tik simptomų valdymu, siekiant papildyti trūkstamą dopamino kiekį smegenyse, tačiau pagrindinė ligos priežastis – neuronų žūtis – likdavo nepaliesta. Visgi, pastarųjų metų mokslo proveržiai keičia šį naratyvą. Šiandien laboratorijose ir klinikose vyksta revoliuciniai procesai: nuo vakcinų kūrimo iki genų inžinerijos ir diabeto vaistų pritaikymo neurologijai. Mokslininkai vis drąsiau kalba ne tik apie simptomų švelninimą, bet ir apie realią galimybę sustabdyti ar net apgręžti ligos eigą.
Kodėl Parkinsono liga tokia sunkiai įveikiama?
Norint suprasti, kodėl vaisto paieškos užtruko taip ilgai, būtina suvokti, kas vyksta sergančiojo smegenyse. Parkinsono liga pasireiškia, kai smegenų dalyje, vadinamoje substantia nigra (juodoji medžiaga), pradeda mirti ląstelės, gaminančios dopaminą. Dopaminas yra cheminis pasiuntinys, atsakingas už sklandų ir koordinuotą raumenų judėjimą. Kai dopamino lygis krenta, atsiranda tremoras, raumenų sąstingis ir judesių sulėtėjimas.
Tačiau dopamino trūkumas yra tik pasekmė. Pagrindinis „įtariamasis“ šioje ligoje yra baltymas, vadinamas alfa-sinukleinu. Sveikose smegenyse jis atlieka normalias funkcijas, tačiau sergant Parkinsono liga, šis baltymas pradeda neteisingai lankstytis ir lipdytis į toksiškus gumulėlius, vadinamus Lewy kūneliais. Šie dariniai plinta iš vienos ląstelės į kitą, tarsi infekcija, sukeldami neuronų žūtį. Todėl naujausi tyrimai fokusuojasi nebe į dopamino papildymą, o į alfa-sinukleino kaupimosi stabdymą.
Imunoterapija: vakcinos ir antikūnai prieš toksiškus baltymus
Viena iš labiausiai vilčių teikiančių krypčių yra imunoterapija. Mokslininkai bando išmokyti žmogaus imuninę sistemą atpažinti ir sunaikinti toksišką alfa-sinukleiną, kol šis nespėjo padaryti nepataisomos žalos. Tai panašu į vakcinų veikimo principą kovojant su virusais.
Šiuo metu vykdomi keli svarbūs klinikiniai tyrimai:
- Monokloniniai antikūnai: Farmacijos milžinės, tokios kaip „Roche“ ir „Biogen“, atlieka tyrimus su sintetiniais antikūnais (pvz., prasinezumabu), kurie suleidžiami pacientams. Šie antikūnai prisijungia prie ekstraląstelinio alfa-sinukleino ir padeda imuninėms ląstelėms jį pašalinti. Nors pirmieji rezultatai buvo mišrūs, vėlesnės tyrimų fazės rodo, kad tam tikrai pacientų grupei ligos progresavimas gali sulėtėti.
- Aktyvioji vakcinacija: Kita strategija – sukurti vakciną, kuri paskatintų paties organizmo gamybą antikūnų prieš toksišką baltymą. Austrijos biotechnologijų kompanija „Affiris“ jau atliko pirminius bandymus, kurie parodė, kad tokia vakcina yra saugi ir sukelia imuninį atsaką.
Netikėtas posūkis: vaistai nuo diabeto kovoje su Parkinsono liga
Vienas įdomiausių pastarojo dešimtmečio atradimų yra ryšys tarp diabeto ir neurodegeneracinių ligų. Pastebėta, kad žmonės, sergantys 2 tipo diabetu, turi didesnę riziką susirgti Parkinsono liga, tačiau vartojantys tam tikrus vaistus (GLP-1 agonistus), šia rizika pasižymi rečiau. Tai paskatino mokslininkus tirti diabeto vaistų poveikį smegenims.
GLP-1 receptorių yra ne tik kasoje, bet ir smegenyse. Juos aktyvavus, pagerėja neuronų energijos apykaita, mažėja uždegimas ir skatinamas neuroprotekcinis poveikis. Naujausi tyrimai, pavyzdžiui, Prancūzijoje atliktas tyrimas su vaistu lixisenatidu, parodė džiuginančius rezultatus. Pacientams, vartojusiems šį vaistą ankstyvoje ligos stadijoje, motoriniai simptomai per metus beveik neprogresavo, palyginti su placebo grupe, kurios būklė pastebimai pablogėjo.
Nors šie vaistai dar nėra oficialiai patvirtinti Parkinsono ligos gydymui, o šalutiniai poveikiai (pvz., pykinimas) vis dar tiriami, ekspertai mano, kad tai gali tapti vienu iš pirmųjų ligos eigą modifikuojančių gydymo būdų.
Žarnynas – antrosios smegenys: mikrobiomos įtaka
Vis daugiau mokslinių įrodymų patvirtina hipotezę, kad Parkinsono liga gali prasidėti ne smegenyse, o žarnyne. Tai vadinama „žarnyno-smegenų ašies“ teorija. Manoma, kad dėl pakitusios žarnyno mikrobiotos ir padidėjusio žarnyno sienelių pralaidumo, alfa-sinukleino agregacija gali prasidėti žarnyno nervų sistemoje.
Iš čia toksiški baltymai per klajoklį nervą (nervus vagus) gali nukeliauti į smegenis. Šią teoriją remia faktas, kad daugelis pacientų likus keleriems ar net dešimčiai metų iki motorinių simptomų atsiradimo skundžiasi vidurių užkietėjimu ir kitais virškinimo sutrikimais.
Ši įžvalga atveria duris visiškai naujiems gydymo metodams:
- Probiotikai ir prebiotikai: Specializuotų bakterijų kultūrų naudojimas uždegimui mažinti.
- Išmatų transplantacija: Tyrimai rodo, kad perkėlus sveikų donorų mikrobiotą, galima sumažinti uždegiminius procesus ir potencialiai sulėtinti ligos eigą.
- Mitybos korekcija: Priešuždegiminės dietos taikymas kaip prevencinė priemonė.
Genetika ir tikslioji medicina
Nors dauguma Parkinsono ligos atvejų yra sporadiniai (neturintys aiškios paveldimos priežasties), apie 10–15 % atvejų yra susiję su specifinėmis genų mutacijomis. Du geriausiai ištirti genai yra LRRK2 ir GBA.
Farmacijos kompanijos dabar kuria vaistus, kurie taikosi konkrečiai į šias mutacijas. Pavyzdžiui, LRRK2 inhibitoriai blokuoja pernelyg aktyvų fermentą, kuris kenkia neuronams. Tuo tarpu GBA geno terapija siekia atkurti fermento gliukocerebrozidazės veiklą, kuri padeda ląstelėms „išsivalyti“ nuo šiukšlių, įskaitant alfa-sinukleiną.
Tai žymi perėjimą prie personalizuotos medicinos: ateityje pacientas, atėjęs pas neurologą, pirmiausia atliks genetinį testą, ir pagal jo rezultatus bus skiriamas individualizuotas gydymas, o ne bendras vaistų kokteilis visiems.
Ankstyvosios diagnostikos proveržis: odos biopsija
Viena didžiausių problemų gydant Parkinsono ligą yra ta, kad diagnozės nustatymo metu, kai pasireiškia drebėjimas, apie 50–70 % dopaminą gaminančių neuronų jau būna žuvę. Todėl ankstyvoji diagnostika yra kritiškai svarbi.
Neseniai JAV mokslininkai patvirtino metodą, leidžiantį diagnozuoti Parkinsono ligą iš paprastos odos biopsijos. Tyrimas, vadinamas Syn-One Test, geba aptikti nenormalų alfa-sinukleiną odos nervinėse skaidulose. Tai leidžia patvirtinti diagnozę labai ankstyvoje stadijoje, netgi tada, kai simptomai yra netipiški arba labai švelnūs. Kuo anksčiau pradedamas gydymas (net ir dabartinėmis priemonėmis ar gyvenimo būdo keitimu), tuo geresnė ilgalaikė prognozė.
Dažniausiai užduodami klausimai (DUK) apie Parkinsono ligos tyrimus
Ar Parkinsono liga yra paveldima?
Didžioji dalis atvejų (apie 85–90 %) nėra tiesiogiai paveldimi ir kyla dėl genetikos bei aplinkos veiksnių sąveikos. Tačiau apie 10–15 % atvejų yra susiję su konkrečiomis genų mutacijomis, kurios gali būti perduodamos iš kartos į kartą.
Kada galima tikėtis vaisto, visiškai sustabdančio ligą?
Nors tikslios datos nurodyti neįmanoma, šiuo metu keli vaistai yra pasiekę III klinikinį tyrimų etapą. Jei rezultatai bus teigiami, pirmieji ligos eigą modifikuojantys vaistai rinkoje gali pasirodyti per artimiausius 5–10 metų.
Ar gyvenimo būdas gali padėti apsisaugoti?
Taip. Tyrimai rodo, kad reguliarus aerobinis fizinis krūvis yra vienas stipriausių neuroprotekcinių veiksnių. Taip pat Viduržemio jūros dieta, kava (kofeinas) ir žalioji arbata siejama su mažesne rizika susirgti.
Ar kamieninės ląstelės padės išgydyti Parkinsono ligą?
Kamieninių ląstelių terapija yra daug žadanti sritis, kurios tikslas – pakeisti žuvusius neuronus naujais. Šiuo metu atliekami klinikiniai bandymai (pvz., Japonijoje ir JAV), kurių metu į pacientų smegenis implantuojami iš kamieninių ląstelių užauginti dopaminerginiai neuronai. Rezultatai teikia vilčių, tačiau tai vis dar eksperimentinis gydymas.
Technologijos ir gyvenimo kokybė šiandien
Kol laukiame biologinio vaisto, technologijos jau dabar padeda gerinti pacientų gyvenimą. Gilioji smegenų stimuliacija (GSS) – chirurginė procedūra, kurios metu į smegenis implantuojami elektrodai – tampa vis tikslesnė ir išmanesnė. Naujosios sistemos geba pačios „jausti“ smegenų signalus ir automatiškai koreguoti stimuliacijos stiprumą pagal paciento būklę.
Taip pat populiarėja neinvaziniai metodai, tokie kaip fokusuotas ultragarsas (HIFU). Tai procedūra, atliekama be pjūvio, naudojant MRT kontrolę ir ultragarso bangas, kuriomis termiškai paveikiama labai maža smegenų sritis, atsakinga už tremorą. Tai suteikia galimybę žymiai sumažinti drebėjimą pacientams, kuriems vaistai nebepadeda, o atvira operacija yra per daug rizikinga.
Personalizuotos medicinos ateitis
Mokslo bendruomenė vis labiau sutaria, kad vieno „stebuklingo vaisto“ nuo Parkinsono ligos greičiausiai nebus. Kadangi ligos priežastys yra kompleksinės – nuo genetikos iki aplinkos toksinų ir uždegiminių procesų – ateities gydymas bus kombinuotas. Vienam pacientui gali prireikti fermentų terapijos, kitam – imunoterapijos, o trečiam – diabeto vaistų ar mikrobiomos korekcijos.
Svarbiausia žinia šiandien yra ta, kad Parkinsono liga nebėra laikoma beviltiška „juodąja dėže“. Kiekvienas naujas biomarkerių atradimas, kiekvienas sėkmingas klinikinis tyrimas mažina nežinomybę ir artina mus prie dienos, kai diagnozė „Parkinsono liga“ reikš ne nuosprendį, o valdomą lėtinę būklę, netrukdančią džiaugtis pilaverčiu gyvenimu. Pacientų dalyvavimas klinikiniuose tyrimuose ir duomenų bazėse šiandien yra tas variklis, kuris labiausiai spartina šį progresą.